
Les grands piliers de la fertilité ; chercher les solutions autrement (Partie 4)
Publié le 20 avril 2023
Écrit par Marik Péro, ND.A.

Publié le 20 avril 2023
Écrit par Marik Péro, ND.A.

PARTIE 4 : ÉQUILIBRE GLYCÉMIQUE
Me voici avec un quatrième article visant à démystifier un autre pilier fondamental de la naturopathie ! Depuis le début de l’année (voir les parutions de janvier à mars 2023), vous avez pu trouver dans ces pages mes réflexions sur l’importance d’une approche globale face aux troubles de fertilité. De la fonction mitochondriale à l’équilibre immunitaire en passant par la santé thyroïdienne, nous avons vu que les systèmes reproducteurs féminin et masculin dépendent de l’harmonie de l’ensemble de l’organisme pour leur fonctionnement.
Davantage encore, nous avons compris que le corps priorise toujours sa propre survie devant la survie de l’espèce, et met donc un frein aux fonctions reproductives quand il perçoit des indices que son propre équilibre est menacé.
L’équilibre glycémique ne fait pas exception à cette règle. Le bon fonctionnement de l’axe reproductif est intrinsèquement lié au statut nutritionnel, et cela est parfaitement logique quand on considère que l’Homme a évolué en adaptant son système reproducteur aux saisons et aux conditions climatiques afin de maximiser les chances de survie de sa descendance. La grossesse et l’allaitement représentant d’importantes dépenses énergétiques, les femmes tendent à être plus sensibles que les hommes aux conditions nutritionnelles. (1) Cela ne veut pas dire pour autant que la fertilité masculine s’en tire indemne face à des fluctuations glycémiques trop prononcées.
Pilier no 4 : l’équilibre glycémique
Même si ce pilier est plus étudié et compris de la communauté médico-scientifique en lien avec la fertilité, on ne l’aborde généralement chez les couples infertiles que lorsqu’une manifestation pathologique d’un trouble glycémique est déclarée (diabète, syndrome métabolique, syndrome des ovaires polykystiques [SOPK]).
Pourtant, la santé métabolique ne bascule jamais du jour au lendemain. La personne à qui l’on pose aujourd’hui un diagnostic de diabète de type 2 cheminait inconsciemment vers ce diagnostic depuis des années, et les déséquilibres qui l’ont menée là ont pu causer des dégâts en chemin, notamment sur le plan des capacités reproductives. En d’autres mots, ce n’est pas parce que toutes les analyses sanguines de glycémie à jeun d’une personne sont normales que sa régulation glycémique est nécessairement optimale et sans impact sur ses autres fonctions physiologiques.
La régulation glycémique ; comment ça marche ?
Jusqu’à il y a quelques centaines d’années, l’humain avait toujours été davantage exposé aux périodes de famine qu’aux périodes d’abondance. Le corps humain a donc évolué en ce sens. Nous n’avons véritablement qu’une seule hormone hypoglycémiante (l’insuline) pour ramener le taux de glucose sanguin (glycémie) dans des valeurs sécuritaires après un repas, alors que nous avons plusieurs hormones et mécanismes hyperglycémiants (glucagon, adrénaline, noradrénaline, cortisol, hormones thyroïdiennes, hormone de croissance, œstrogènes, etc.) pour ramener du glucose dans le sang en période de jeûne. Le corps est largement plus outillé pour faire face au manque de nourriture/glucose qu’à son excès.
D’ailleurs, on le voit clairement ; quand le pancréas perd la capacité de sécréter de l’insuline, c’est fatal ! Bon… ce ne l’est plus de nos jours grâce aux traitements d’insuline offerts aux diabétiques, mais vous comprenez ! Au contraire, les hypoglycémies réelles franches (visibles sur un test de glycémie à jeun) sont vraiment rares, et sont généralement associées à la prise d’un médicament, comme un mauvais dosage d’insuline, par exemple.
Donc, dans nos sociétés modernes où règne une abondance sans fin et où ingérer trois bons repas et deux voire trois collations par jour est une norme répandue, il n’est pas étonnant de voir autant de gens manifester des troubles métaboliques.
Chaque fois qu’on ingère des aliments glucidiques renfermant notamment du glucose, celui-ci est absorbé dans la circulation sanguine, élevant la glycémie. Afin de faire entrer ce glucose dans les cellules, le pancréas sécrète alors l’insuline. Cette dernière est en quelque sorte le messager qui vient frapper à la porte des cellules pour leur dire de laisser entrer du glucose. Mais quand le messager frappe à la porte quatre, cinq, six fois par jour et relargue des quantités indécentes de glucose dans les cellules, celles-ci finissent à moyen ou à long terme par développer une insulinorésistance. Elles retirent gentiment leurs portes (récepteurs insuliniques) pour que le messager arrête de les embêter en y frappant constamment. C’est une image, on s’entend, mais cela illustre bien l’un des mécanismes (il y en a plusieurs autres) pouvant conduire au développement de l’insulinorésistance.
Glycémie et fertilité
Quand de trop nombreuses cellules deviennent résistantes à l’insuline et n’acceptent plus de glucose, la glycémie demeure élevée et cela peut engendrer de nombreux effets délétères sur la fertilité, tant féminine que masculine :
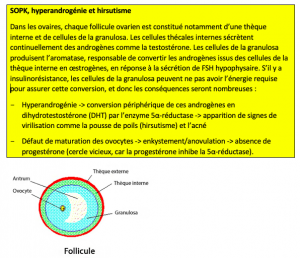
Manifestations des déséquilibres glycémiques
Votre corps peut vous donner plusieurs indices plus ou moins subtils que votre glycémie n’est plus régulée de façon optimale. Ces signes peuvent s’apparenter à ceux de l’hypoglycémie ou de l’hyperglycémie, mais à une intensité plus faible qu’en cas de pathologie déclarée :
Quelles solutions existent pour rétablir l’équilibre glycémique ?
On dit souvent qu’il n’existe aucune panacée… mais ici, l’activité physique en est une ! Il n’y a rien comme le fait de bouger pour ramener tout le métabolisme à son état physiologique d’équilibre. Le corps est fait pour bouger ; avant de se sédentariser, l’humain n’avait d’autre choix que de se déplacer pour pouvoir manger. Nul besoin de faire des marathons, des triathlons ou de grimper aux arbres pour que le mouvement en vaille la peine ! Même une petite marche quotidienne à bon rythme pour sentir un léger essoufflement a démontré des effets significatifs sur la santé métabolique.
Apprendre à respirer, méditer, relativiser, prioriser et se choisir est essentiel également. Le stress du quotidien n’est pas à négliger dans l’équilibre glycémique. Qu’il soit ponctuel ou chronique, il impliquera la sécrétion d’hormones hyperglycémiantes comme l’adrénaline et le cortisol, qui obligeront à son tour le pancréas à sécréter de l’insuline. Quand les stresseurs se répètent, cela alimente nécessairement le cercle vicieux de l’insulinorésistance.
Cela passe aussi par l’alimentation. On veillera à opter pour des repas densément nutritifs qui élimineront peu à peu le besoin de recourir à des collations multipliant la fréquence des pics d’insuline. Une assiette équilibrée devrait être constituée en majorité de légumes. Cuits, crus, verts, colorés… légumes à volonté ! Les fibres, vitamines et minéraux qu’ils contiennent sont efficaces pour minimiser l’impact insulinique du repas et restaurer la sensibilité des cellules à l’insuline. Une portion de protéines de qualité (correspond environ au volume de la paume de la main sans les doigts) favorisera un sentiment de satiété prolongé. Allouer une place de choix aux lipides de qualité à tous les repas (avocat, olives, huiles de première pression à froid, œufs, canard, ghee, etc.) contribue également au sentiment de satiété, et assure une source d’énergie plus stable que les glucides rapides comme les pâtes, le riz, les pommes de terre. Il ne s’agit pas de les couper complètement, mais d’ajouter plus de légumes et de bons gras pour leur rendre leur juste place (minime) dans l’alimentation, et de les remplacer en partie par des baies (bleuets, mûres, framboises, canneberges, etc.) qui ont un impact glycémique considérablement plus faible et qui regorgent de phytonutriments capables de contrer les processus oxydatifs.
S’il n’était qu’un supplément à tenter pour améliorer la sensibilité des ovaires à l’insuline, ce serait sans contredit le myo-inositol. De nombreuses études confirment que son action est au moins semblable à celle du médicament Metformin pour diminuer l’insulinorésistance et régulariser les cycles menstruels.
Les autres nutriments à rechercher seront particulièrement les minéraux et oligoéléments tels que chrome, vanadium, zinc, magnésium et manganèse qui contribuent tous à leur façon à réguler divers paramètres influant sur l’équilibre glycémique.
Certaines plantes et certains champignons médicinaux comme la cannelle, le gymnema sylvestre, le melon amer, le reishi et le maitake sont aussi indiqués pour favoriser le retour à une gestion glycémique optimale.
******
On se revoit en mai pour approfondir un autre pilier de la fertilité : la méthylation et l’épigénétique !
